Lipœdème : quelle prise en charge ?
Le lipœdème, ou “syndrome des grosses jambes“, est une affection chronique évolutive des tissus adipeux avec une composante lymphatique. Touchant essentiellement les femmes – environ 11% d’entre elles à des degrés divers – il affecte considérablement leur qualité de vie.
Le point sur ce syndrome et son traitement.
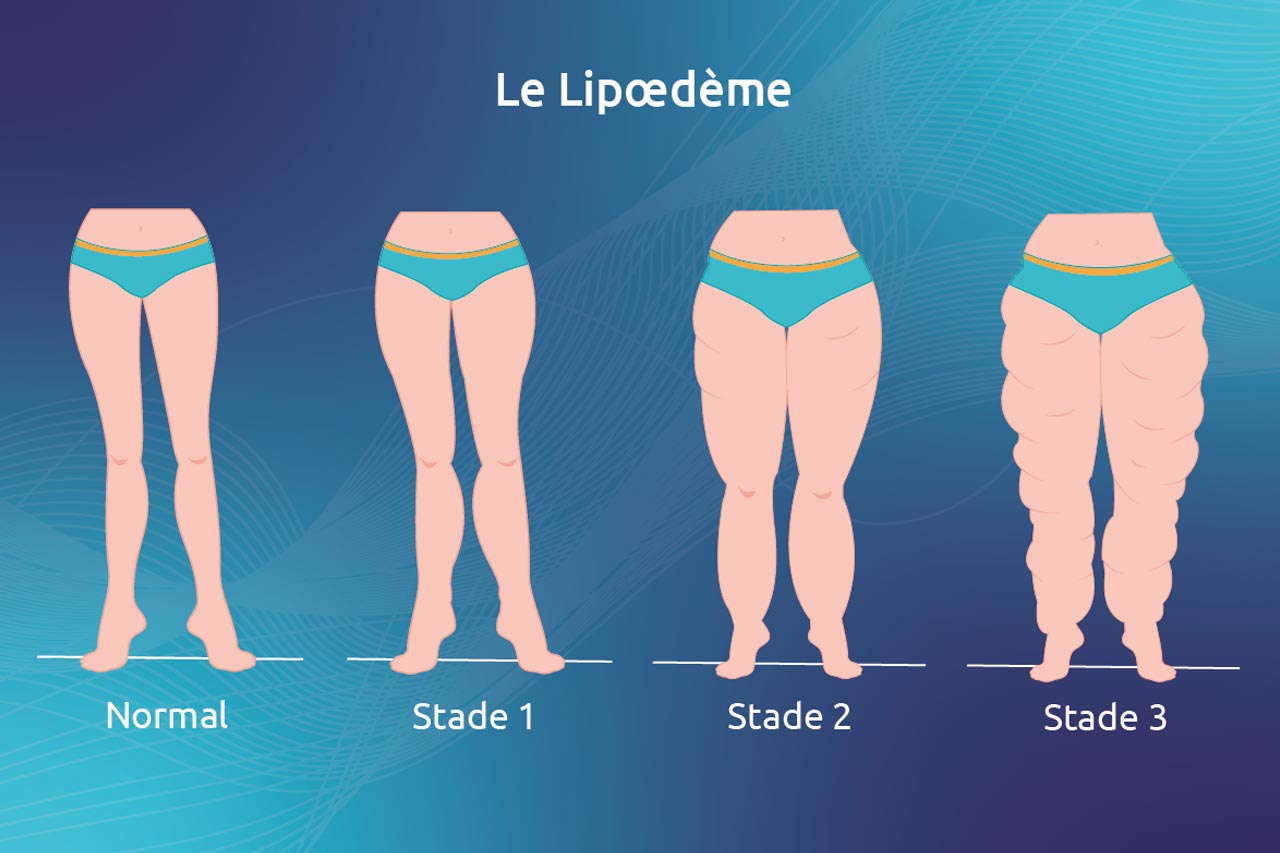
Le lipœdème se caractérise par une répartition anormale, bilatérale et symétrique, du tissu adipeux sous-cutané des membres inférieurs ou, très rarement, des membres supérieurs, associée à un œdème modéré. Il entraîne des douleurs spontanées, lors de la pression ou du pincement, une sensation de tension cutanée et des ecchymoses fréquentes.
Souvent confondu avec l’obésité, la lipodystrophie ou le lymphœdème, il demeure malheureusement relativement méconnu à la fois du corps médical et du grand public.
Il a pourtant un fort retentissement sur l’image corporelle et la qualité de vie des patientes.
Origines du lipœdème
Le lipœdème est une affection d’origine très probablement héréditaire (1), qui est liée aux périodes de changements hormonaux comme la puberté, une grossesse ou la ménopause. Il s’installe en général progressivement à partir de l’adolescence, puis évolue plus ou moins rapidement, pour devenir parfois très handicapant.
Le lipœdème n’est aucunement lié au régime alimentaire, auquel il est faussement corrélé.
Symptômes et diagnostic du lipœdème
Le lipœdème touche essentiellement les jambes (97% des cas). L’augmentation du volume graisseux s’accompagne d’une fragilité des capillaires sanguins qui libèrent du liquide dans les tissus environnants et sont plus sensibles aux coups, d’où ecchymoses ou hématomes.
Ce liquide libéré dans les tissus va être normalement évacué par le système lymphatique. Cependant, sur le long terme, cette sollicitation permanente va réduire la capacité de transport des vaisseaux lymphatiques, favorisant la formation d’œdème, une inflammation et par la suite des dépôts de collagène, responsables de la fibrotisation irréversible du tissu adipeux et de la peau qui le recouvre.
Le diagnostic du lipœdème peut-être établi à partir de différents symptômes :
- répartition non harmonieuse des graisses sur des hanches aux chevilles, qui génère une silhouette en forme de poire
- fragilité de la microcirculation superficielle entraînant des petits hématomes au moindre choc
- insuffisance veineuse superficielle avec souvent varices et vergetures à proximité des articulations
- souplesse particulière des articulations du genou, des chevilles ou des coudes.
Le diagnostic est essentiellement clinique mais, en cas de doute, des examens complémentaires peuvent être nécessaires : scanner, échographie haute résolution, IRM et lymphoscintigraphie.
Traitement du lipœdème
Les traitements disponibles sont plus ou moins efficaces selon le stade d’évolution du lipœdème et les attentes de la patiente. Ils sont donc à étudier au cas par cas car la prise en charge n’est pas codifiée (4).
Kinésithérapie
- drainages lymphatiques manuels
- physiothérapie décongestive avec bandes à allongement court inférieur à 100%
- exercices musculaires sous bandages multi-composants pour libérer une partie de l’eau séquestrée
Pressothérapie
- pressothérapie, massage pneumatique avec des bottes de massage du distal vers le proximal, en complément de la physiothérapie (2) (3). Cette technologie peut être utilisée au cabinet du kinésithérapeute ou du médecin vasculaire, mais également à domicile à l’aide d’un dispositif à usage individuel.
Chirurgie (4)
- lipoaspiration pour réduire le volume, redessiner la région trochantérienne et la face interne des cuisses, avec port de compression élastique en continu les 7 premiers jours, puis uniquement la journée pendant 4 à 6 semaines. Les interventions peuvent être répétées jusqu’à 6 fois en fonction des zones à traiter, en respectant un intervalle minimum d’un mois entre deux liposuccions.
- exérèse cutanées de masses volumineuses localisées sur la face interne des cuisses ou au niveau des mollets, avec de la physiothérapie décongestive (bandages peu élastiques) en préopératoire pour réduire la composante liquidienne afin de faciliter l’exérèse large, et en postopératoire pour stabiliser le volume.
Approches complémentaires
- port de compression élastique de classe 2 ou 3, sur-mesure, pour maintenir le volume au long cours et agir sur l’insuffisance veineuse
- élévation des membres pour éventuellement diminuer les douleurs
- activité physique pour maintenir la musculature et stabiliser le poids, surtout en milieu aquatique pour limiter les douleurs superficielles spontanées (aquagym, aquabike)
- soins de peau : hydratation
- prise en charge psychologique
Majoré par la prise de poids, le lipœdème ne réagit pourtant que modérément à un régime alimentaire restrictif et/ou à l’exercice physique ; les patientes perdent généralement du poids uniquement au niveau des parties “saines“ du corps.
Les mécanismes du lipoedème – identifié en 1940 et reconnu depuis comme maladie chronique par l’OMS – ne sont pas encore bien connus. Heureusement, la Recherche avance afin de pouvoir apporter des réponses plus adaptées aux patientes et améliorer leur qualité de vie.
- Langendoen SI, Habbema L, Nijsten TE, Neumann HA. Lipœdema : from clinical presentation to therapy. A review of the literature. Br J Dermatol 2009;161;980-6
- Szolnoky G, Varga M, Tuczai M, Dosa-Racz E, Kemeny L. Lymphedema treatment decreases pain intensity in lipedema. Lymphology 2011;44;178-82.
- Szolnoky G, Nagy N, Kovacs RK, Dosa-Racz E, Szabo A, Barsony K, et al. Complex decongestive physiotherapy decreases capillary fragility in lipedema. Lymphology 2008;41:161-6.
- Vignes – Unité de lymphologie, centre national de référence des maladies vasculaires rares, Hôpital Cognacq-Jay. Mise au point : lipœdème, une entité mal connue. Journal des Maladies Vasculaires 2012 ;37 ;213-218.